Sisu
Veenilaiendite haav
Haav jalas, mis ei parane? See võib olla veenilaiendite haavand, teisisõnu veenilaiendite haavand. See esineb veenilaiendite või flebiidi tagajärgede sekundaarse kroonilise venoosse puudulikkuse arengu viimasel etapil. Isegi kui see ei ole väga valus, nõuab see sobivat kohalikku ravi, millega kaasneb kõnealuse veenihaiguse ravi, et vältida kordumist.
Mis on veenilaiendite haavand?
Määratlus
Veenilaiendid ehk veenilaiendid või veenihaavandid on veenilaiendite või flebiidi tüsistus, mis tekib tavaliselt pärast pikka arenguperioodi.
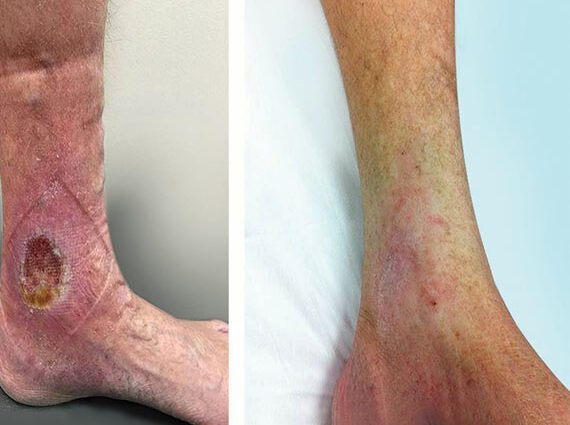
See avaldub haavana jalas – klassikaliselt pahkluus – koos nahamaterjali kadumisega, mille paranemisaeg on üle ühe kuu. Ravimata jätmisel võib see nakatuda superinfektsiooniga ja püsida kuid või isegi aastaid.
Venoosset haavandit eristatakse arteriaalsest haavandist, mis tuleneb alajäsemete arteriaalsest haigusest, mis on tavaliselt seotud ateroskleroosi või diabeediga.
Põhjustab
Veenilaiendite haav tekib kroonilise venoosse puudulikkuse evolutsiooni hilises faasis. Pindmised või süvaveenid ei taga enam korrektset venoosset tagasivoolu südamesse ja veri kipub seisma.
- Veenilaiendite all kannatavatel inimestel esineb veenide elastsuse kaotus ja veresoonte seinu varustavate ventiilide talitlushäired, mille ülesanne on ära hoida tagasivoolu.
- Venoosne puudulikkus võib olla tingitud ka flebiidi (venoosse tromboosi) tagajärgedest. Sel juhul põhjustab vere stagnatsioon ja vererõhu tõus lõpuks ventiilide pöördumatuid kahjustusi.
- Harvemini põhjustab venoosse puudulikkuse kaasasündinud haigus, esmane süvaklapi puudulikkus.
- Sageli leitakse ka vasika lihase pumba puudulikkus.
Kõigil juhtudel põhjustab staas (vere stagnatsioon) jalgade ja pahkluude hüpertensiooni ning põletikulise vedeliku lekkimist. Kudede kannatused on seotud toksiinide olemasolu ning toitainete ja hapnikuga varustatuse puudumisega. Selle tulemuseks on nende hävitamine (nekroos).
Diagnostika
Fleboloogi poolt läbi viidud kliiniline läbivaatus võimaldab teha diagnoosi ja hinnata haava raskust. Saab teha haavast mõõte ja fotosid.
Kasuks tulevad teadmised patsiendi ajaloost (flebiit, veenilaiendite vanus jne).
Samuti püüab arst tagada, et haavandi tekkega ei kaasneks arterite kahjustus. Ta suudab otsida kaasnevaid sümptomeid (eriti valu ja vahelduvat lonkamist), tunda arteriaalseid impulsse ja mõõta rõhku pahkluu tasemel.
Venoosne kaja-doppler
Seda pilditesti kasutatakse verevoolu visualiseerimiseks ja selle kiiruse hindamiseks. Seda kasutatakse veenilaiendite haavandi päritolu kindlakstegemiseks.
Täiendavad testid
Erinevad uuringud võimaldavad diagnoosi täpsustada:
- vereanalüüsid
- bakteriproovid,
- biopsiad…
Murelikud inimesed
Veenihaavandite esinemissagedus suureneb koos vanusega. Mõnedes uuringutes on jalahaavandid (seotud 9 korda 10-st veenikahjustusega) kuni 1% elanikkonnast, 3% üle 65-aastastest ja 5% üle 80-aastastest.
Haiguses on selge naiste ülekaal.
Riskifaktorid
Need on venoosse puudulikkuse sümptomid:
- pärilikkus
- naistel hormonaalne seisund,
- pikaajaline seismine,
- füüsiline passiivsus,
- ülekaaluline
- suitsetamine,
- korduv kokkupuude kuumusega (väga kuumad vannid, põrandaküte jne) …
Veenilaiendite haavandite sümptomid
Ohumärgid
Krooniline venoosne puudulikkus avaldub erinevate sümptomitena: rasked jalad, tursed, ämblikveenide esinemine (pinnal väikesed lillakad veenilaiendid) või veenilaiendid, krambid jne.
Veenilaiendite haava tekkimisele eelnevad tavaliselt naha muutused:
- ookerdermatiit (ookervärvi laigud nahal),
- valkjas atroofia,
- hüpodermatiit (sügava dermise põletik),
- varikoosne ekseem (punased sügelevad laigud).
Kahjustuse areng
Veenilaiendite haav asub põlve all, tavaliselt pahkluu piirkonnas, malleolus'i piirkonnas. See võib ilmneda intensiivse kriimustuse või väikese šoki tagajärjel.
Nahk praguneb ja moodustab ebakorrapäraste ja punakate servadega kraatri, mis on mõnikord väga suurejooneline.
Haava välimus varieerub sõltuvalt arenguastmest:
- Kudede nekroosist annab esmalt märku mustjas värvus.
- Kiulises staadiumis kaetakse haav kollaka kattega ja sageli voolab see välja. Nakatumise oht on kõrge. Mädased haavad on roheka välimusega.
- Tervenemisprotsess on raske. Selle tulemuseks on kõigepealt lihavad pungad, enne kui epidermis hakkab haava katma.
Samuti tuleb märkida, et arteriaalne haavand istub sagedamini jalas, hõõrdumise piirkondades.
valu
Veenilaiendite haavad ei ole sageli väga valusad. Märkimisväärne valu viitab arteriaalse komponendi või superinfektsiooni olemasolule.
Veenilaiendite haavade ravi
Kohalik hooldus
Kohalik hooldus, mida teostab õde, peab olema kohandatud haavandi evolutsiooni staadiumiga. Paranemine nõuab regulaarset hooldust (mitu korda nädalas) üsna pikkade perioodide jooksul.
Esmalt puhastatakse haav hoolikalt, tavaliselt vee ja seebiga või betadiini tüüpi lahusega, kui haav on nakatunud. Vajadusel teostab õde prahi ehk süvapuhastuse koos fibriinse prahi eemaldamisega.
Hoolduse lõpetab sobiva sideme katkestamine, näiteks:
- rasvased sidemed, kui haav on kuiv,
- imavad sidemed (hüdrotsellulaarsed, alginaadid) eksudatsiooni korral,
- hemostaatilised sidemed (alginaadid) verevoolu korral,
- hõbedased sidemed superinfektsiooni korral.
Meekastmeid on proovitud venoossete haavandite ravis, kuid need ei tundu olevat tõhusad.
Kompressioon (venoosne kinnipidamine)
Veenilaiendite haava põhjuse ravi on hädavajalik. Elastset kompressiooni kasutatakse lokaalse turse vähendamiseks ja venoosse tagasivoolu parandamiseks. Arst kohandab oma retsepti vastavalt haava paranemise staadiumile, turse olemasolule või puudumisele ja patsiendi taluvusele.
On olemas erinevad seadmed, mida tuleb kanda kas 24 tundi ööpäevas või päikesetõusust päikeseloojanguni:
- Mitmekihilised sidemed (mitu üksteise peale asetatud riba) on üldiselt kõige sobivamad ravi alguses,
- Sageli pakutakse teise sammuna lihtsaid kummipaelu või elastseid kompressioonsukki.
Veenilaiendite ravi
Tavaliselt on veenilaiendite ravi vajalik retsidiivi vältimiseks, eelkõige skleroteraapia ja veenikirurgia.
Siirdamine
Nahasiirdamine pastillides või võrkudes on võimalikud, kui veenilaiendi haavand ei talu tavapärast ravi enam kui 6 kuud.
Ülemaailmne tugi
Arst tagab teetanusevastase vaktsineerimise ajakohasuse. Juhtimine võib hõlmata ka hügieeni-dieetilisi meetmeid (võitlus ülekaalu või alatoitluse vastu), valuvaigistavat ravi, füsioterapeudi teostatavat lümfidrenaaži jne.
Vältida veenilaiendite haavu
Veenilaiendite haavade ennetamine toimub samadel põhimõtetel nagu venoosse puudulikkuse puhul.
Olulist rolli mängivad eluhügieenireeglid. Füüsiline aktiivsus stimuleerib vereringet ja takistab veenilaiendite teket. Soovitame kõndida vähemalt 30 minutit päevas, vähemalt kolm korda nädalas. Täpsemalt, kõik spordialad, mis vasikaid töötavad (rattasõit, tantsimine jne) parandavad venoosset tagasivoolu.
Muud abinõud (tõstetud jalgadega magamine, liiga kuumade vannide, sauna, põrandakütte vältimine, pikaajaline päikese käes viibimine või isegi vereringet takistav liibuv riietus jne) on eriti vajalikud niigi kehva vereringega inimestel. Jälgige ka lennureisi!
Samuti säilitame oma veenikapitali, hoides tervislikku kehakaalu, järgides tasakaalustatud toitumist ja vältides suitsetamist.