Sisu
Vastavalt oma missioonile teeb MedTvoiLokony toimetus kõik endast oleneva, et pakkuda usaldusväärset meditsiinilist sisu, mida toetavad uusimad teaduslikud teadmised. Täiendav lipp "Kontrollitud sisu" näitab, et artikli on läbi vaadanud või kirjutanud otse arst. See kaheastmeline kontrollimine: meditsiiniajakirjanik ja arst võimaldavad meil pakkuda kõrgeima kvaliteediga sisu, mis on kooskõlas praeguste meditsiiniliste teadmistega.
Meie pühendumust selles vallas on hinnanud muu hulgas Terviseajakirjanike Ühendus, kes tunnustas MedTvoiLokony toimetuskolleegiumi Suure Koolitaja aunimetusega.
Vastsündinu hemolüütiline haigus on seisund, mille põhjustab ema ja loote Rh-faktori või AB0-veregruppide kokkusobimatus (konflikt). Vaevus põhjustab ema veres antikehade tootmist, mis omakorda toob kaasa loote ja vastsündinu punaste vereliblede lagunemise. Hemolüütilise haiguse kõige ohtlikum vorm on kollatõbi.
Paar sõna vastsündinu hemolüütilisest haigusest ...
Vaev on seotud seroloogilise konfliktiga ehk olukorraga, kus ema veregrupp erineb lapse veregrupist. Hemolüütiline haigus põhjustab ema veres antikehade tootmist, mis lagundavad loote ja vastsündinu punaseid vereliblesid. Haiguse kõige ohtlikum vorm on raske vastsündinu kollatõbi, mis on põhjustatud kiiresti tõusvast bilirubiini tasemest veres ja aneemia tekkest. Kui bilirubiini tase ületab teatud läve, võib see kahjustada aju, mida nimetatakse ajupõhja munandite kollatõbimille tulemuseks on – kui laps jääb ellu – psühhofüüsiline alaareng. Praegu pole seroloogiline konflikt nii suur probleem kui XNUMX sajandil.
Vastsündinu hemolüütilise haiguse põhjused
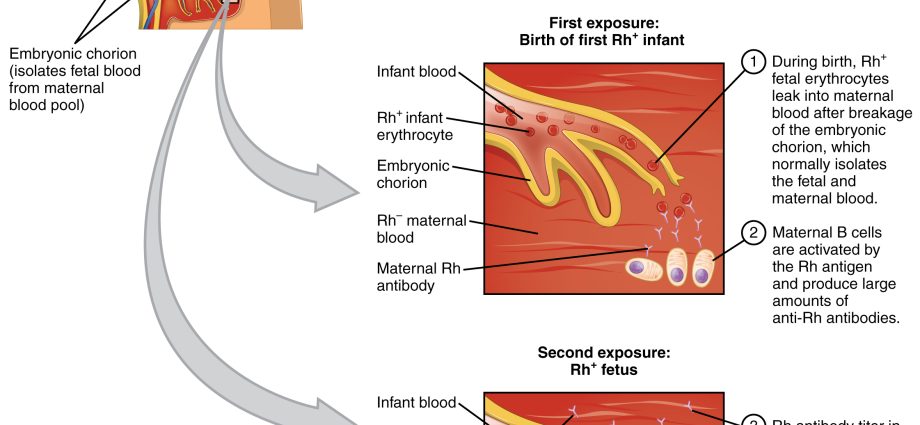
Igaühel on kindel veregrupp ja normaalsetes tingimustes terve keha oma vererakkude vastu antikehi ei tooda. Rh + veregrupp ei tooda selle faktori vastu antikehi ehk anti-Rh. Samamoodi ei tooda A-veregrupiga patsiendi keha A-vastaseid antikehi. See reegel aga ei kehti rasedatele, seetõttu on vastsündinu hemolüütiline haigus põhjustatud konfliktist lapse vere ja ema poolt toodetud antikehade vahel. Lihtsamalt öeldes: ema veri on lapse vere suhtes allergiline. Raseda naise antikehad võivad läbida platsentat (praeguse või järgmise raseduse ajal) ja rünnata lapse vererakke. Tagajärjeks on siis lapse hemolüütiline haigus.
Lapse hemolüütilise haiguse sümptomid ja vormid
Hemolüütilise haiguse kõige kergem vorm on lapse vererakkude liigne hävitamine. Laps sünnib aneemiatavaliselt kaasneb põrna ja maksa suurenemine, kuid see ei kujuta ohtu tema elule. Aja jooksul paraneb verepilt oluliselt ja laps areneb korralikult. Siiski tuleb rõhutada, et mõnel juhul on aneemia tõsine ja vajab spetsialisti ravi.
Teine hemolüütilise haiguse vorm esineb tõsine kollatõbi. Teie laps näib olevat täiesti terve, kuid esimesel päeval pärast sündi hakkab tekkima kollatõbi. Väga kiiresti suureneb bilirubiin, mis põhjustab naha kollase värvuse. Kollatõbi on suur oht, kuna selle kontsentratsioon üle teatud taseme avaldab imiku ajule toksilist mõju. See võib isegi põhjustada ajukahjustusi. Kollatõvega lastel täheldatakse krampe ja liigset lihaspinget. Isegi kui laps on päästetud, võib kollatõbi põhjustada tõsiseid tagajärgi, näiteks võib laps kaotada kuulmise, põdeda epilepsiat ning tal on isegi raskusi rääkimise ja tasakaalu hoidmisega.
Vastsündinu hemolüütilise haiguse viimane ja kõige tõsisem vorm on üldistatud loote turse. Beebi vererakkude hävitamise tagajärjel ema antikehade poolt (veel loote elujärgus) on vastsündinu vereringe häiritud ja tema veresoonte läbilaskvus suureneb. Mida see tähendab? Veresoontest eralduv vedelik pääseb külgnevatesse kudedesse, põhjustades seega sisemise turse tekkimist olulistes elundites, nagu kõhukelme või südant ümbritsev perikardi kott. Samal ajal tekib väikelapsel aneemia. Kahjuks on loote turse nii tõsine, et põhjustab enamasti loote surma juba emakas või vahetult pärast sündi.
Vastsündinu hemolüütilise haiguse diagnostika
Tavaliselt läbib rase naine sõeluuringud, et tuvastada RhD-vastaste või muude samaväärsete antikehade olemasolu. Tavaliselt tehakse raseduse esimesel trimestril antiglobuliini test (Coombsi test), kui lapse vanemad ei ühildu RhD-ga. Isegi kui tulemus on negatiivne, korratakse testi igal trimestril ja üks kuu enne sünnitust. Positiivne testitulemus on omakorda näidustus diagnoosi laiendamiseks ning antikehade tüübi ja tiitri analüüside tegemiseks. Madal antikehade tiiter (alla 16) nõuab ainult konservatiivset ravi, st igakuist antikehade tiitri jälgimist. Teisest küljest nõuab kõrgete antikehade tiitrite (üle 32) diagnoosimine invasiivsemat ravi. Näidustuseks on ka nabaveeni laienemise, hepatomegaalia ja paksenenud platsenta tuvastamine ultraheliga. Seejärel tehakse aminopunktsioon ja kordotsentees (loote vereproovi võtmine testimiseks). Need testid võimaldavad täpselt hinnata, kui kaugele on loote aneemia, hinnata veregruppi ja sobivate antigeenide olemasolu vererakkudel. Normaliseeritud tulemuste saamiseks tuleb testi mõne nädala pärast korrata.
Raske aneemia avastamisel alustatakse ravi. Lisaks viiakse läbi PCR-meetod, mis kinnitab D-antigeeni olemasolu. Selle antigeeni puudumine välistab loote hemolüütilise haiguse esinemise.
Vastsündinu hemolüütiline haigus – ravi
Vaevuste ravi hõlmab peamiselt emakasisest eksogeenset vereülekannet ultraheli juhtimisel. Veri antakse vaskulaarsesse voodisse või loote kõhuõõnde. Täielikuks verevahetuseks on vaja 3-4 vereülekandetsüklit. Ravi tuleb jätkata, kuni loode on võimeline emakaväliseks eluks. Lisaks soovitavad arstid rasedust lõpetada maksimaalselt 37 nädalani. Pärast sündi vajab vastsündinu sageli albumiini ülekandeid ja fototeraapiat, raskematel juhtudel tehakse asendus- või täiendav vereülekanne. Lisaks ravile on oluline ka haiguste ennetamine.
Vastsündinu hemolüütiline haigus - profülaktika
Hemolüütilise haiguse profülaktika võib olla spetsiifiline ja mittespetsiifiline. Esimene on vältida kokkupuudet võõra verega ja järgida pärast ristsobitamist rühmale sobiva vereülekande reegleid. Teine omakorda põhineb anti-D immunoglobuliini kasutamisel 72 tundi enne eeldatavat vereleket, see tähendab:
- sünnituse ajal,
- raseduse katkemise korral,
- raseduse ajal verejooksu korral,
- raseduse ajal tehtud invasiivsete protseduuride tulemusena,
- emakavälise raseduse operatsiooni ajal.
Rasedusesisese profülaktikana Rh-negatiivsetel naistel, kelle antiglobuliinitesti tulemused on negatiivsed, kasutatakse anti-D immunoglobuliinide manustamist (28. rasedusnädalal). Järgmine immunoglobuliinide annus manustatakse alles pärast lapse sündi. See meetod tagab ainult ühe lähima raseduse. Naistel, kes plaanivad veelgi rohkem lapsi, kasutatakse taaskord immunoprofülaktikat.